「寝付けない」「夜中に目が覚める」など、気になる不眠の背景には夜間頻尿、睡眠時無呼吸(いびき)があるかもしれません

40代後半、月経不順とともに「なかなか寝つかれない」「眠りが浅く、夜中に目が覚める」と不眠を感じるところから更年期症状が始まる人は少なくありません。とはいえ、不眠の悩みは年齢とともに増加し、その理由は必ずしも女性ホルモンの変動や減少だけではありません。ここでは、夜中にトイレに起きる回数が増えることや睡眠時無呼吸症候群なども含め、さまざまな角度から不眠の解決策について考えます。
目次
女性は眠りの悩みを抱えがち
10代から40代前半頃まで、月経の前に不眠や過眠(いくら寝ても寝足りない)を感じる人が多いように、女性の眠りに関する悩みは女性ホルモンの周期的な変動が大きくかかわっています。
睡眠リズムと体温
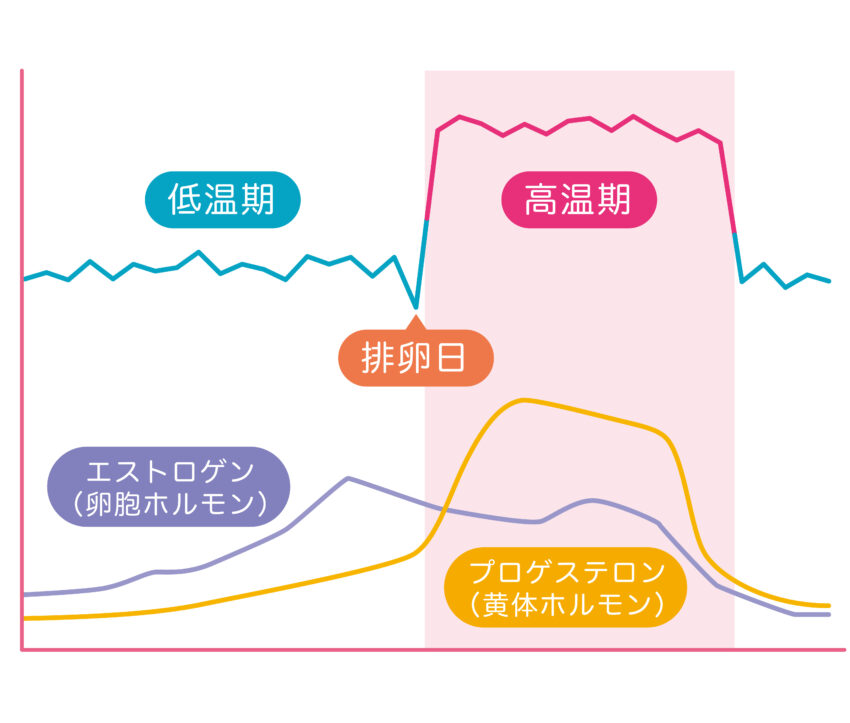
人の体温は朝目覚めた時は高く、午後2~3時ごろに1度ぐらい下がり、夕方に上がって夜中10~11時ごろに下がるというサイクルになっています。この下がったときが、ちょうど穏やかな眠りに入りやすいとき。睡眠中はその低温状態が続き、明け方頃に体温が上がって目が覚めるというサイクルになっています。
ところが、月経前約1週間の黄体期はプロゲステロン(黄体ホルモン)の分泌が高まるために、エストロゲン分泌が高い卵胞期や月経中に比べて基礎体温が多少上がります。このため、夜になっても体温が下がりにくく寝付きが悪くなるし、睡眠が浅くなりやすいというわけです。
女性ホルモンの影響で起こる不眠にはホルモン療法(OC、HRT)も
プロゲステロンの周期的な変動は、月経前に起こるお腹の張りや頭痛、体重増加などにも影響します。これは、プロゲステロンに水分貯留の作用(体の水はけが悪くなる)があるためと考えられています。このことは「(PMS(月経前症候群))や「PMDD(月経前不快気分障害)」の原因でもあり、月経前に水分貯留の多い人はイライラなどの精神症状が多いという相関がわかっています。特にPMDDでは精神的な症状が重く、眠りも傷害されます。そこで月経前の不眠がつらいとき、ホルモン変動を抑えるOC・LEP 製剤や漢方薬、SSRI(抗うつ剤)などの処方が行われています。
妊娠中の眠気も女性ホルモンが影響
なお、妊娠するとエストロゲンとプロゲステロンがどちらも大きく上昇するため、眠気や疲労感などへの影響があります。また、産後は急激にホルモン分泌が減少しますので、マタニティブルーが起こり眠りの浅さや不眠がここでも起きやすくなるのです。
更年期の不眠とHRTについて
更年期の不眠は、閉経に伴って女性ホルモン分泌が急激に減少することが大きく影響します。冒頭にも述べたように、不眠の訴えから更年期症状が指摘されることもあるほどです。
ホットフラッシュが激しい時期には、夜中にも汗をかくことがあります。そのために何度も起きて下着まで取り換えるような状態では、当然眠りも阻害されます。そこまでひどくなくても、ほてりやのぼせで夜間に体温の変動が起きやすく、熟睡しにくくなると考えられます。
「眠れない」「寝つきが悪い」という不眠だけでなく、夜中のホットフラッシュ・のぼせ・ほてりで寝苦しいという場合にも、HRT(ホルモン補充療法)を一定期間行ってみる方法があります。
不規則な睡眠リズムが習慣化しやすい世代
日本国内のデータでは、最も睡眠時間が短いのは50代女性、そして40代女性です。世界的な調査でも日本の女性は他国に比べて睡眠時間が短く、OECD(経済協力開発機構)のデータでは、日本の40代女性は最も睡眠時間が短く、家事育児の負担が女性に重くのしかかっていることが原因とされています。
NHK国民生活時間調査「あなたの睡眠時間は平均より長い?短い?」(NHK放送文化研究所のサイトにリンクします)https://www.nhk.or.jp/bunken/yoron-jikan/column/sleep-2020.html
「家族が起きているうちは家事に追われるので、みんなが寝静まった深夜が自分の時間」という人も多いのではありませんか。それでつい夜更かしや睡眠不足が続いても、若いうちは体力があるので横になったとたんにパタッと眠りに落ちることができるかもしれません。
しかし更年期に入って体力がなくなり睡眠力が低下すると、それまでは眠れていたのに眠れない。「寝ようとすればするほど目が冴える」「夜中に目が覚める」ということから不安やイライラが募ったり、日中のパフォーマンス低下にもつながってしまいます。女性が更年期に不眠を感じたら、今の睡眠時間、睡眠リズムにそもそも無理があったのではないかと振り返る時期かもしれません。

トイレに起きるから眠れない? 夜間頻尿と不眠
ここからは、いわゆる「更年期の不眠」ではない別の要因についてまとめていきましょう。夜中に目が覚めて眠れなくなる理由の一つに「夜間頻尿」があります。本来、睡眠中は尿意を感じにくく、朝まで起きないのが健常な体のしくみですが、加齢とともに膀胱機能が低下し、一晩にトイレに立つ回数が多くなります。
日本排尿機能学会の調査によると、一晩に1回以上トイレに起きる確率は、女性の場合40代では約4割、50代では約6割、70代では7・5割に達します。(「排尿に関する疫学調査」日本排尿機能学会2003)夜間頻尿はなぜ起きるのでしょうか。原因は主に3つのタイプにわけられています。
<夜間頻尿の主なタイプ・女性の場合>
| 夜間頻尿のタイプ | (なぜ起こるのか) | (対処法) |
|---|---|---|
| 夜間多尿 | 日中にむくみがあり溜まった水分が夜間に排出されている。 特に夕方以降に水分や塩分をとりすぎている。 再吸収障害(夜間の尿を濃縮して溜めこむ働きをするホルモンの分泌が低下) | ストレッチなどの運動でむくみをとり、日中の水分排出をよくする。 夕方以降に水分や塩分をとり過ぎない |
| 蓄尿障害 | 尿は溜まっていないのに尿意を強く感じる(過活動膀胱、間質性膀胱炎など) 子宮筋腫、骨盤臓器脱などが膀胱を圧迫し尿意を感じる | 婦人科、女性泌尿器科を受診して原因を確認し、適切な治療を行う |
| 睡眠障害 | 睡眠が浅くなり、夜間に何度も目が覚めてトイレに通っている | 日中によく体を動かす(不眠対策)、入眠剤などの治療薬で眠りを改善 |
※「夜間頻尿診療ガイドライン第1版」2009(日本排尿機能学会夜間頻尿診療ガイドライン作成委員会編)を参考に、女性の頻尿症状と対策を抜粋して作成。男性では前立腺肥大なども夜間頻尿の原因です。
日中にむくみがあると夜間の尿量が増えやすい
- 夕方になると足がむくんで足首に靴下の跡がついている
- 夕方は靴がきつくなる
こんな現象はむくみによるもので、日中に飲んだ水や食事の水分が排出されずに下肢に溜まった状態です。夜、寝ている間は体が水平になるので、下肢に溜まった水が血管内に戻ってきて血液量が増加します。その水分を排出するために夜中に何度も尿意が起こり、目が覚めるのです。
むくみは心疾患や高血圧の症状としても気になりますが、筋肉量の少ない人にもむくみは起こりやすくなります。日中の立ち仕事やデスクワークでずっと同じ姿勢でいると、ふくらはぎの動きが少なくなり、筋肉の収縮活動が減って血液やリンパの循環が悪くなります。日中よく体を動かすことでむくみを予防すると、夜中トイレに起きずに熟睡する対策にもなります。
過活動膀胱により夜間の尿意がある
目が覚めてトイレに行くけれども尿量はそれほどない。それなのに何度も目が覚めて…。こんな状況もつらいものです。尿がたまっていないのに尿意を感じる病気を「過活動膀胱」といい、高齢期になると脳血管障害や認知症など神経疾患が原因の場合もあります。
子宮筋腫のある女性の場合、閉経すると毎月のひどい出血や腹痛からは解放されます。しかしその後も、子宮が膀胱を圧迫して日中や夜間の頻尿の原因になっている可能性もあります。心当たりのある場合には婦人科や女性泌尿器科の受診をおすすめします。
夕方からの水分量を減らしてみては
晩酌でビール、食後にお茶やコーヒーと寝る直前まで飲んだり食べたりしていると、その水分は夜間頻尿の原因になります。若い頃には膀胱機能が元気なので、どれだけ飲んでも朝までしっかり眠れたかもしれません。しかし、50代を過ぎるとそうもいかないということが女性でも男性でも起こってくるわけです。
そこで対策として、必要な水分量はなるべく朝から夕方までの活動中にとり、夕食や晩酌の時間を少し前倒しにするという方法があります。「夜間頻尿診療ガイドライン〔第2版〕編集 日本排尿機能学会/日本泌尿器科学会 2020」では、行動療法として「一日に摂取する水分量を1500~2000mlにする」「カフェインを含む飲み物を取らない」「寝る1 時間以内には水分をとらない」などのアドバイスにより夜間頻尿の回数が減少したという報告を行っています。
寝る前のコップ1杯の水は必要?
健康法の一つとして「睡眠中には汗をかくので寝る前にコップ1杯の水を飲む」といわれます。しかし、夜間頻尿に困っている人に対しては、その水分はむしろやめておいた方がいいということになります。寝る前の水分がよいかどうかは、その人の体調にもよるでしょう。上記のガイドラインでは、これらの飲水制限などの研究において「脱水などの有害事象は発生していない」ということも記述されています。
夜食や寝酒の習慣も安眠を妨げる理由に
アルコールやカフェインは睡眠の質を下げる刺激物として知られていますが、夜間頻尿の原因にもなるのです。寝る前に食べたり飲んだりする習慣、特に寝酒は胃酸の分泌を高め、寝ている間にのどに逆流して誤嚥性肺炎の原因になります。また、アルコールはのどの筋肉を弛緩させ気道を狭くします。これは睡眠時無呼吸症候群やいびきの原因です。
いびき、睡眠時無呼吸症候群(SAS)による不眠
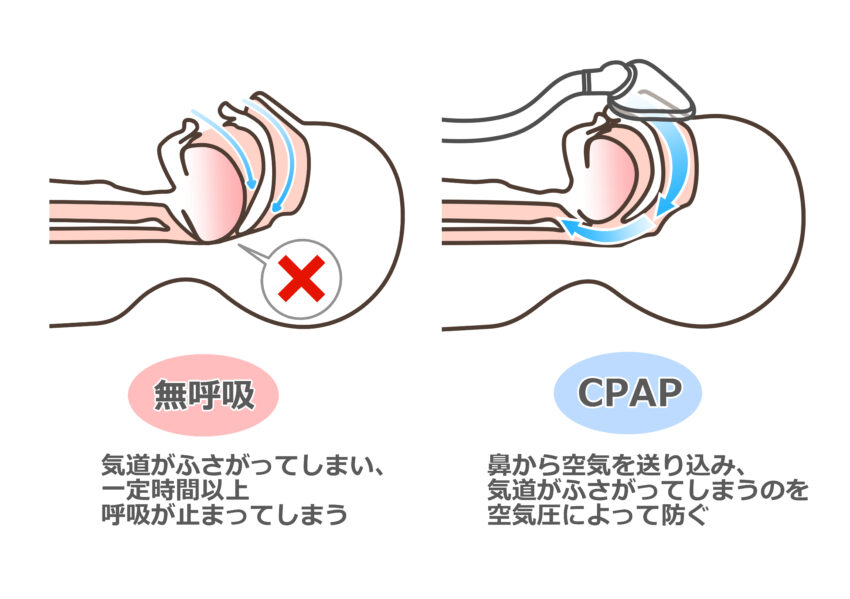
年齢とともに、老化したのどの筋肉はたるみ、空気の通り道である上気道(鼻からのどまで)を圧迫します。狭くなった気道を勢いよく息が通過するので、いびきが起こります。気道の圧迫が進行し、さらに息が通過しにくくなると、「無呼吸」が起こります。呼吸が長く止まると血中の酸素量は減少し、眠りの質は低下します。深い睡眠が妨げられて疲労が取れないし、高血圧や心不全、糖尿病、認知症などの原因にもなります。自覚症状としては
- 夜間に何度も目が覚める
- 家族に「いびきがひどい、途中で息が止まっている」といわれる
- だるさや眠気がとれず、日中に居眠りしてしまう
このような場合には睡眠時無呼吸症候群(SAS)が疑われます。睡眠時無呼吸症候群は男性、特に肥満の人に多い睡眠障害ですが、あごの小さい人や扁桃腺肥大、鼻が悪いことなども原因になります。女性では更年期からいびき症やSASが増えてきます。女性ホルモンのプロゲステロン(黄体ホルモン)が上気道を開く働きをしているため、女性ホルモンの減少により気道が開きにくくなるのです。
睡眠時無呼吸症候群は専門医へ
睡眠時無呼吸症候群の検査と治療は睡眠クリニック、呼吸器内科、耳鼻咽喉科などの専門外来で行っています。受診すると、検査器具をつけて一晩の無呼吸の回数を測定します。10秒以上の無呼吸が一晩に30回以上、または1時間に5回以上あると「睡眠時無呼吸症候群(SAS)」と診断されます。重症の睡眠時無呼吸症候群(SAS)と診断されると「CPAP」という、睡眠中に鼻マスクで酸素を送り込む医療機器が保険適応となります。
眠れない時、家庭の中でできること
睡眠ホルモンの分泌スイッチを入れるのは「朝」
朝、自然光を浴びることで睡眠ホルモンといわれるメラトニンの分泌スイッチが入り、約14時間後に眠くなるというのが体内時計の自然なメカニズムです。特に2020年からのコロナ禍により外出を控える生活では、日光の照射時間が減って睡眠障害を起こす人が増えているという報告があります。
さんざん言われていることですが、「朝の10分だけでもカーテンを開けて日光を浴びる」「決まった時間に起きて朝食をとる」ということがメラトニンの分泌スイッチを入れ、夜になったら眠くなるための大切な条件です。

昼は活動的に過ごし生活にメリハリを
日中の活動は交感神経を刺激し生活リズムを整えます。少し睡眠不足なときも決まった時間に起床し、昼と夜のメリハリある生活を心がけましょう。昼寝は気分のリフレッシュにもなり健康のためには大切な習慣ですが、夜に寝る予定時間の4時間前からはうたた寝をするとかえって目が冴えて、夜に眠れなくなってしまいます。
眠れない不安にとらわれないために
たとえば「寝なくては翌日に差し支える」と考えすぎて早くから寝床に入り、その結果「いつまでも眠れない」「眠りが浅く途中で目が覚める」という不眠が起こることがあります。その背景には、寝坊して重要な仕事や待ち合わせに間に合わなかったとか、睡眠不足から日中に具合が悪くなってしまったなどのイヤな経験をしていることも多いものです。
眠りに入るためには、自律神経が副交感神経優位になることが大切ですが、「早く寝なければいけない」という思い込みはむしろ交感神経を亢進させ、緊張して眠れなくなります。これまで述べてきたように生活習慣を見直したうえで、「眠くなったら布団に入ればいい」という気持ちに替えると、むしろリラックスして眠ることができるようになるものです。
行動や考え方をどう変えていくかという「認知行動療法」をとりいれたスマホの不眠症治療アプリも、いろいろ出てきているようです。自分に合うものを参考にしてみてはどうでしょう。そして食事や行動を変えることでは改善しないと思えたら、一人で抱え込まずに医師に相談してください。更年期に起きてきた不眠はまず婦人科・更年期外来を受診することをおすすめします。
不眠を解決するメリットは大きい
睡眠には、脳や神経、内分泌、免疫系などを調整して心身を健康に保つ役割があります。高血圧、糖尿病、高コレステロール血症、いわゆるメタボリックシンドロームは、男性では40代から増えますが、女性では閉経期以降に増加します。不眠や睡眠不足はこれらにも影響していきます。
睡眠リズムを見直し、必要な治療を受けて眠りを改善することにより自律神経が整い、血圧や血糖のコントロールがしやすくなり、朝の目覚めがよくなる、日中の疲労感が薄れ、体力や気力を維持しやすくなるなど、生活全体に得るものは大きいと言えるでしょう。
厚生労働省 e-ヘルスネット「女性の睡眠障害」へhttps://www.e-healthnet.mhlw.go.jp/information/heart/k-02-005.html
















